医師の声

順天堂医院
循環器内科
末永 祐哉 先生
心不全について
日本では、高齢化や医療の進歩により循環器疾患の患者が増加しており、特に心不全は重要な公衆衛生の課題となっています。心不全は「心不全パンデミック」と呼ばれるほど患者数が増加しており、現在約120万人が心不全を患っていると推定されています1)。この数は、2035年には約132万人に達すると予測されています1)。入院を要した心不全患者の予後は特に悪く、本邦の疫学研究2)においても、入院後の1年死亡率は約25%程度である事が明らかとなっています。
心不全の定義とは
心不全の定義に関しては、長らく統一された定義が存在しませんでしたが、2017年の日本循環器学会/日本心不全学会合同の「急性・慢性心不全診療ガイドライン」において「心不全」とは「なんらかの心臓機能障害、すなわち、心臓に器質的および/あるいは機能的異常が生じて心ポンプ機能の代償機転が破綻した結果,呼吸困難・倦怠感や浮腫が出現し,それに伴い運動耐容能が低下する臨床症候群」と改めて明文化され、これが現在の日本における標準的な定義となっています。さらに、心不全の国際的な統一定義の策定も進んでおり、2021年には日米欧3つの心不全学会が合同で「Universal Definition and Classification of Heart Failure」を発表しています。この提言では、心不全を心臓の構造的または機能的な異常に起因する症状およびうっ血の徴候を有する臨床症候群と定義しています。
現在の心不全の病型分類について
現在の心不全の病型は、左室駆出率(left ventricular ejection fraction:LVEF)による分類がなされることも重要な点です。すなわち、主にはLVEFが40%未満のHFrEF(heart failure with reduced ejection fraction)、50%以上のHFpEF(heart failure with preserved ejection fraction)、40%以上50%未満のHFmrEF(Heart failure with mildly reduced ejection fraction)の3群に分けられます。
LVEFの低下した心不全、つまりHFrEFについては薬物治療のエビデンスが蓄積され、現在は ①アンギオテンシン変換酵素阻害薬またはアルドステロン受容体拮抗薬、もしくはサクビトリル・バルサルタン ②β遮断薬 ③ミネラルコルチコイド受容体拮抗薬 ④SGLT2阻害薬の4剤が基礎的な治療として強く推奨されています。一方、それ以外の群の心不全に関しては一部の治療が一定の有効性を持つと考えられているにとどまり,個々の病態に応じて治療選択が行われます。特に最近までHFpEFに対する薬物治療は、予後改善という視点からはほとんど推奨薬がありませんでしたが、この数年でSGLT2阻害薬の有用性が広く示されてきており、治療選択のパラダイム・シフトが起きています。
心不全治療薬
(1) 利尿薬(フロセミド、トルバプタンなど)は、うっ血による労作時呼吸困難や浮腫などの自覚症状を軽減するのに最も有効な薬剤です。主に利尿作用の強いループ利尿薬が中心となりますが、長期予後を改善するというエビデンスはありません。利尿薬の使用によって低カリウム血症や低マグネシウム血症が起こりやすく、不整脈を誘発することがあるので、使用時には血清カリウムおよびマグネシウムの保持に注意が必要です。トルバプタンはバソプレシンが腎集合管のV2受容体に結合することに拮抗し、水利尿を促すことができます。
(2) アンジオテンシン変換酵素(ACE)阻害薬(エナラプリル、イミダプリルなど)は、RAA系の抑制による臓器保護作用を持ちます。ACE阻害薬はアンジオテンシンⅡの生成を抑制することで、血圧を下げると共に、心臓や腎臓の線維化を防ぐ効果があり、心不全の長期予後の改善に関するエビデンス3-5)も示されています。
(3) アンジオテンシンⅡ受容体拮抗薬(ARB)(テルミサルタン、オルメサルタンなど)もRAA系の抑制による臓器保護作用を有します。ARBはAT1受容体を選択的にブロックし、ACE阻害薬よりも下流で作用します。これにより、左室収縮機能の低下した慢性心不全において、ACE阻害薬と同等の心血管イベント抑制効果を持ちます。
(4) アンジオテンシン受容体ネプリライシン阻害薬(ARNI)(サクビトリル・バルサルタン)は、1分子中にARBのバルサルタンとネプリライシン阻害薬のプロドラッグであるサクビトリルを含む薬剤です。この薬剤はHFrEF患者において、ACE阻害薬エナラプリルを上回る生命予後改善効果を持つことが大規模臨床試験6)で明らかになっています。
(5) ナトリウム・グルコース共役輸送体2(SGLT2)阻害薬(ダパグリフロジン、エンパグリフロジン)は、心保護作用と腎保護作用を持つことが大規模臨床試験7,8)で証明されており、心不全診療における重要な治療薬となっています。特に、左室駆出率が保たれた心不全に対しても有用性が示されつつあり、今後近いうちに日本のガイドラインにもHFpEFの治療として推奨されると見込まれます。
(6) ミネラルコルチコイド受容体拮抗薬(MRA)(スピロノラクトン、エプレレノン)は、収縮不全を対象とした大規模臨床試験9,10)でその有用性が確認されています。LVEF 35%未満の有症状例には、禁忌がない限り全例にMRAの投与が推奨されますが、ACE阻害薬やARBとの併用による血清カリウムの上昇に注意が必要です。
(7) β遮断薬(カルベジロール、ビソプロロールなど)は、慢性心不全において心筋のβ1受容体の反応性を改善し、心不全の悪循環を断ち切る効果があります。投与にあたっては、患者の状態が安定していることを確認し、段階的に増量していくことが大切です。
(8) イバブラジンは、洞結節細胞のIf電流を阻害することにより心拍数を低下させる薬剤であり、特定の慢性心不全患者、特に洞調律で心拍数がある一定数以上の心不全患者に適応があります。β遮断薬を含む標準的な治療を受けている患者や、β遮断薬が使用できない患者に投与できます。
(9) ベルイシグアトは、可溶性グアニル酸シクラーゼ(sGC)刺激薬であり、最近心不全増悪イベントを経験したHFrEFと一部のHFmrEF患者(LVEF<45%)を対象としたVICTORIA試験11)において、心不全による入院や心血管死のリスクを低下させる効果が認められています。
心不全の非薬物的治療
上記のような至適心不全薬物治療を導入した後であっても、心不全患者は未だ残余リスクが高いことが知られています。そのため、たとえ心不全患者が至適薬物治療を受けていたとしても、ある一定の基準を満たす患者においては植込み型除細動器や心臓再同期療法、またもし僧帽弁閉鎖不全症があれば経皮的僧帽弁接合不全閉鎖術などを考慮することが重要です。
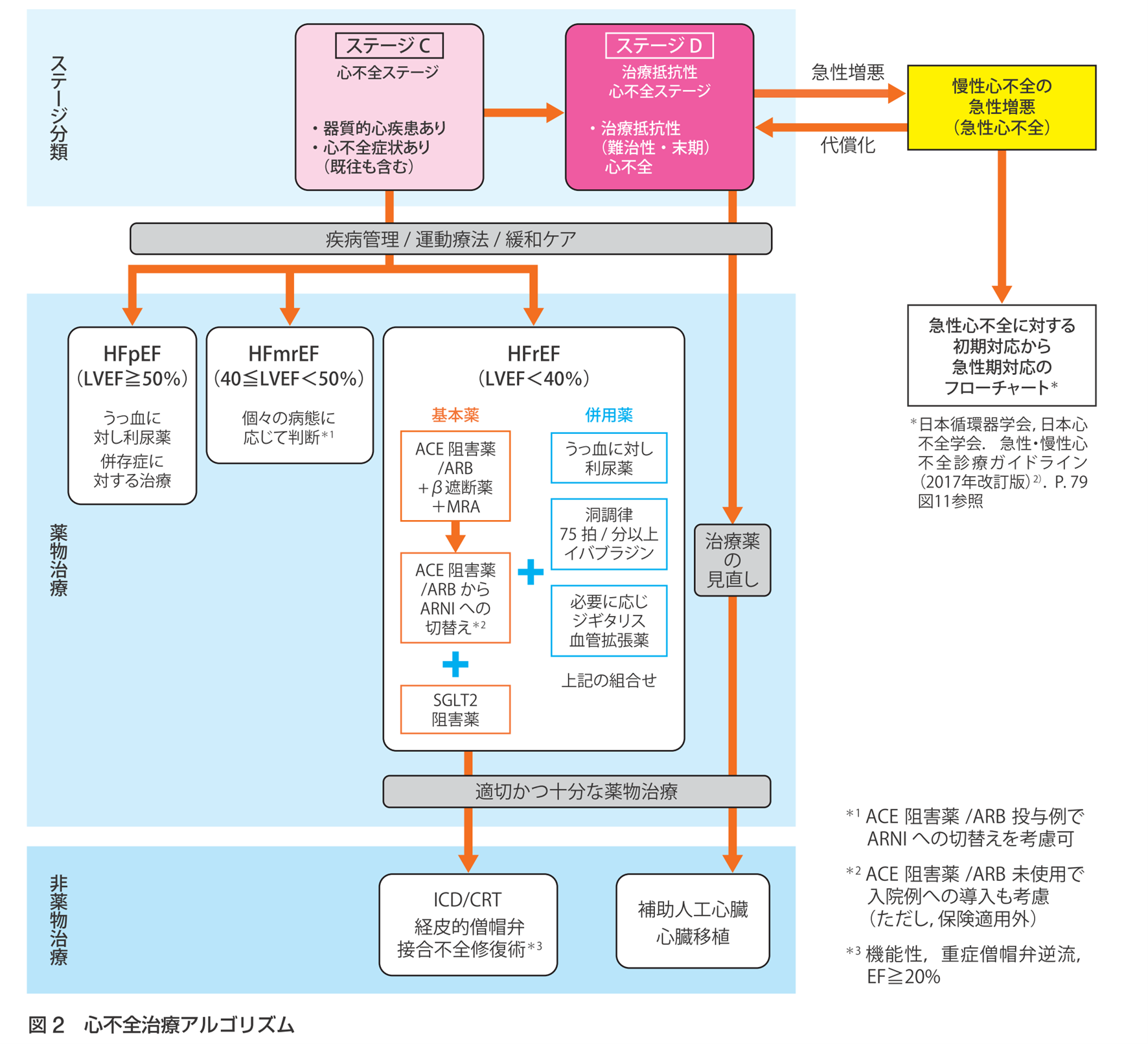
日本循環器学会/日本心不全学会.2021年 JCS/JHFS ガイドライン フォーカスアップデート版 急性・慢性心不全診療.https://www.j-circ.or.jp/cms/wp-content/uploads/2021/03/JCS2021_Tsutsui.pdf.2024年5月閲覧
参考文献:
- 1) Okura Y, et al. Impending epidemic: future projection of heart failure in Japan to the year 2055. Circ J. 2008; 72: 489–491.
- 2) Shiraishi Y, et al. 9-Year Trend in the Management of Acute Heart Failure in Japan: A Report From the National Consortium of Acute Heart Failure Registries. J Am Heart Assoc. 2018;7:e008687.
- 3) CONSENSUS Trial Study Group. Effects of enalapril on mortality in severe congestive heart failure. Results of the Cooperative North Scandinavian Enalapril Survival Study (CONSENSUS). N Engl J Med. 1987;316:1429–1435.
- 4) Cohn JN, et al. A comparison of enalapril with hydralazine-isosorbide dinitrate in the treatment of chronic congestive heart failure. N Engl J Med. 1991;325:303–10.
- 5) SOLVD Investigators, et al. Effect of enalapril on survival in patients with reduced left ventricular ejection fractions and congestive heart failure. N Engl J Med. 1991;325:293–302.
- 6) JJV McMurray, et al. Angiotensin–Neprilysin Inhibition versus Enalapril in Heart Failure. N Engl J Med. 2014;371:993–1004.
- 7) JJV McMurray, et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med. 2019;281:1995–2008.
- 8) Packer M, et al. Cardiovascular and Renal Outcomes with Empagliflozin in Heart Failure. N Engl J Med. 2020;383:1413–1424.
- 9) Pitt B, et al. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. Randomized Aldactone Evaluation Study Investigators. N Engl J Med. 1999;341:709–717.
- 10) Zannad F, et al. Eplerenone in patients with systolic heart failure and mild symptoms. N Engl J Med. 2011;364:11–21.
- 11) PW Armstrong, et al. Vericiguat in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med. 2020;382:1883–1893.
